

آی یو آی
۱_ آی یو آی (IUI) :
این اقدام به معنی تزریق اسپرم شسته شده و تقویت گردیده مرد به طور مستقیم به درون حفره رحم خانم است. در اصل این روش نوعی نزدیکی پیشرفته محسوب می شود که دخالتهایی مناسب در آن شده است. این روش درمانی در موارد زیر راهکار درمانی محسوب می شود: نازایی با فاکتور مردانه خفیف تا متوسط، تخمک گذاری نامناسب خانم با حداقل یک لوله باز وسالم، موارد آندومتریوز درجه یک و دو و برخی موارد آندومتریومایی که لوله ها هنوز درگیر نشده است.
موارد نازایی بدون علت مشخص، موارد با عدم پاسخ به درمانهای تحریک تخمک گذاری سرپایی، موارد با انزال رو به عقب (یا اصطلاحاً رتروگرید) در مرد و موارد عدم امکان نزدیکی کامل به علت انقباض واژن در خانم (اصطلاحاً واژینیسموس).
درزمان قاعدگی خانم (درسه روز اول) با انجام سونوگرافی واژینال و در صورت نبودن مشکل، تحریک تخمدانی با تجویز داروهای خوراکی و تزریقی طبق شرایط بیمار و صلاحدید پزشک آغاز می گردد. با فواصل معین با تکرار سونوگرافی، پاسخ تخمدانها بررسی می شوند و داروهای لازم تنظیم می گردند. طی این دوره، برنامه نزدیکی معینی را بیمار باید انجام بدهد. وقتی اندازه فولیکولها به حد مناسبی رسیدند، به بیمار اعلام می گردد که داروی نهایی برای آزادسازی فولیکولها چه وقت تزریق گردد و معمولا دو روز بعد از آن بیمار بهمراه همسرش مراجعه خواهند نمود. در روز IUI، نمونه مایع منی آقا گرفته شده و طی عملیات شستشو و تقویت حدوداً دو ساعته درآزمایشگاه، بهترین اسپرمها جدا شده و آماده تزریق به خانم می گردد. خانم بر روی تخت معاینه زنان قرار گرفته و بعد از گذاشتن اسپکولوم نمونه اسپرم آماده شده با یک لوله پلاستیکی نازک وباریک، بدون درد وبیهوشی، براحتی وارد رحم می شود.
بعداز انجام IUI، خانم برای ۱۵ تا۲۰ دقیقه استراحت می کند و بعد به خانه خود می رود و زندگی طبیعی خود را ادامه می دهد. بعد از انجام آی یو آی احتیاج به استراحت مطلق نیست؛ زوجین برنامه نزدیکی معینی را باید داشته باشند و خانم یک سری داروی خاص هم مصرف خواهند نمود. شانس موفقیت هر دفعه انجام آی یو آی حداکثر ۱۵تا۲۰ % (حتی دربهترین مراکز خارج از کشور) است. این روش بدون نیاز به بیهوشی و بستری،بدون درد و با حدود یک دهم هزینه آی وی اف، روشی است که در بسیاری از زوجهای نابارور، روش اول پیشنهادی برای درمان است. از نظر بسیاری از مراجع علمی سیکل آی یوآی را تا ۶ بار می توان ادامه داد؛ ولی ما معمولاً سه سیکل پیاپی را پیشنهاد می کنیم و بعد از آن در صورت عدم دریافت پاسخ درمانی، باید بررسی مجدد انجام شده و تصمیم گیری شود.

آی وی اف
۲_ آی وی اف (IVF) یا میکرواینجکشن (ICSI):
در بیمارانی که مشکلات پیشرفته تر و شدیدتری دارند و یا اقدامات درمانی قبلی موفقیت آمیز نبوده است، قدم بعدی درمان، لقاح خارج رحمی یا تشکیل آزمایشگاهی جنین است. تحریک تخمک گذاری در خانم با داروهای بیشتر و با روشهای پیچیده تر از آی یو آی معمولا برای حدود ۶هفته (حدود ۱٫۵ ماه) با کنترل های متعدد سونوگرافی جهت تنظیم داروها ادامه خواهد داشت تا مثل روش آی یو آی تخمدان ها به آمادگی مناسب برسند. در روز مناسب بیمار و همسرش همراه با هم مراجعه خواهند نمود. خانم باید ناشتا بوده و از شب قبل هیچ چیز مصرف نکرده باشد. خانم به اتاق عمل منتقل شده و با یک بیهوشی خفیف در حد خواب آلودگی با کمک سونوگرافی واژینال از راه واژن با سوزن مخصوص تخمدان ها تخلیه می شوند و تخمک های بدست آمده در آزمایشگاه با اسپرم همسر ایشان لقاح می یابد.
نمونه انزال آقا همان روز در آزمایشگاه مثل دادن نمونه معمولی گرفته می شود؛ مگر مواردی که در مایع منی آنها اسپرم یافت نمی شود (آزواسپرمیا)، که دراین افراد با بی حسی موضعی از بیضه ها نمونه گرفته می شود. در روش قدیمی ترIVF اسپرم و تخمک در محیط آزمایشگاه در یک ظرف قرار داده شده تا خودشان لقاح کنند. در روش جدیدتر که تقریباً درسراسر جهان روش معمول و استاندارد محسوب می شود، بهترین تخمکها و اسپرم ها انتخاب شده و به صورت یک به یک با کمک وسایل آزمایشگاهی مخصوص، لقاح برقرار می گردد (همان میکرواینجکشن یا ICSI).
جنین های ایجاد شده بسته به شرایطشان در محیط آزمایشگاه پرورش داده شده و سپس در روز دوم یا سوم بدون بیهوشی وارد رحم می شوند. دربرخی موارد تعداد جنین با کیفیت عالی زیاد بوده که می توان تعدادی از آنها را فریز نموده و در ماههای بعدی، در صورت عدم موفقیت سیکل اول، انتقال نمود. توجه به این نکته لازم است که با وجود طی تمامی مراحل فوق الذکر وصرف هزینه بالا، حتی در بهترین شرایط آزمایشگاهی خارج از کشور، نهایتاً ۴۰% شانس موفقیت وجود خواهد داشت؛ و در صورتی که جنین فریز شده وجود نداشته باشد، تمام مراحل و هزینه ها از ابتدا باید آغاز شوند. بعد از انتقال جنین، بیمار همانروز مرخص شده و فقط در ۲-۳ روز اول توصیه به استراحت نسبی می گردد و بعد از آن نیازی به استراحت نبوده و زندگی عادی را طی خواهند کرد؛ هرچند که طی مدت معینی منع نزدیکی قبل و بعداز انتقال جنین باید رعایت شود وهمچنین، داروهای خاصی برای دوره بعد از انتقال جنین تجویز خواهد شد.

آی وی اف
***سندرم فعال شدن شدید تخمدانها یا OHSS :
تجویز داروهای تخمک گذاری چه از یک قرص ساده مثل کلومیفن ولتروزول گرفته تا داروهای پیچیده تر و با میزان بالاتر در سیکلهای آی وی اف ممکن است باعث شوند که در خانم تعداد زیادتر از لزوم تخمک تولید شود. تعیین این که کدام بیمار دچار این عوارض می شود قبل از تجویز داروها ممکن نیست؛ دربیماران با سیکل های نامنظم پریودی و اصطلاحاً پی سی او(PCO)، بیماران لاغرتر، سیکل های با نیاز به داروی بیشتر برای رسیدن به تخمک های با تعداد مناسب و در افراد با سابقه قبلی بروز این عوارض، شانس بروز بالاتر خواهد بود. در این موارد با توجه به شدت بیماری، علایم زیر دیده می شوند: نفخ، حالت تهوع واستفراغ، بی اشتهایی، درد شکم، تجمع مایع درشکم، کاهش حجم ادرار وتنگی نفس. بسته به شرایط بیمار اقدامات درمانی سرپایی و یا بستری در بیمارستان انجام خواهد شد.
درمان ناباروری به روش PRP
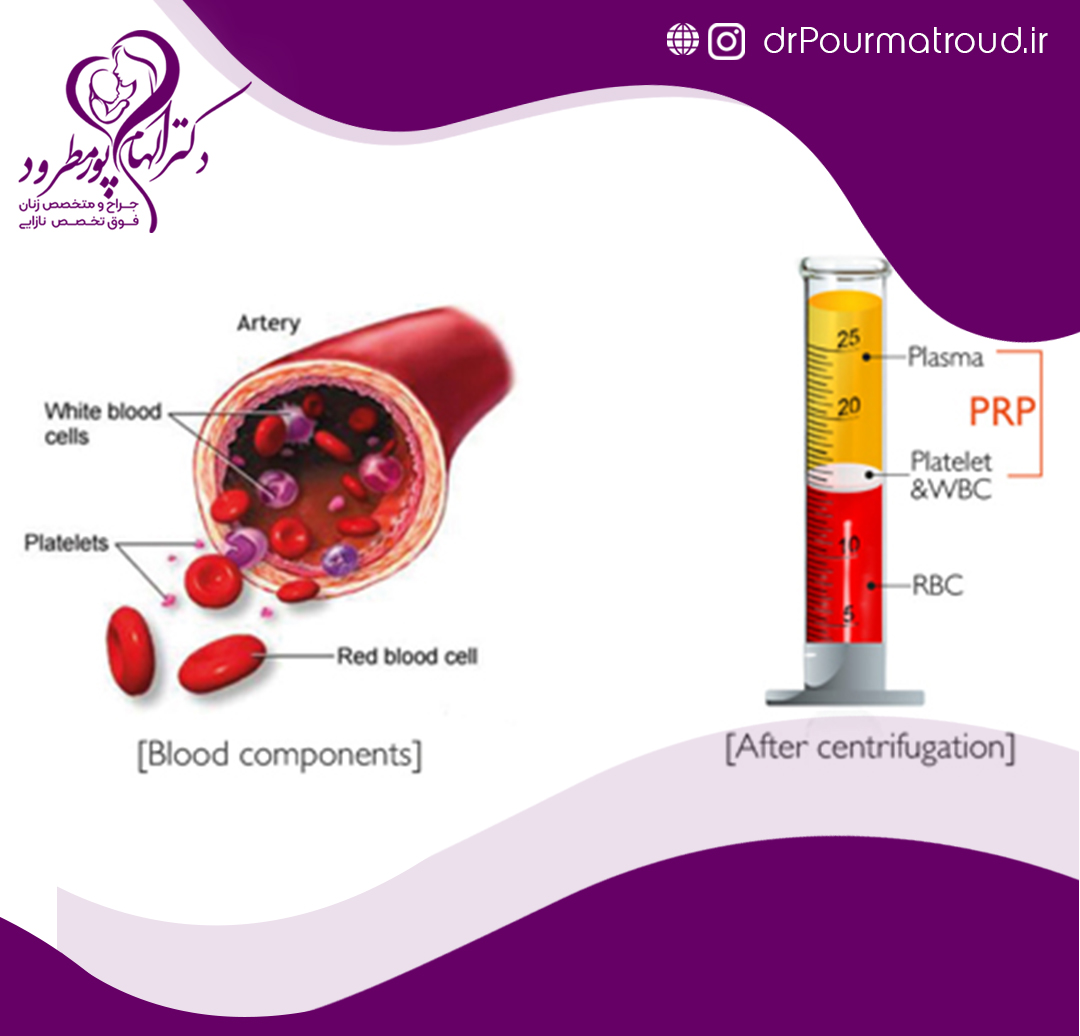
پلاکت ها گروهی از سلول های خونی هستند که در پاسخ به آسیب بافتی و پارگی عروق فعال می شوند و با ایجاد لخته منجر به انعقاد خون شده و سپس با ترشح پروتئین های خاصی، ترمیم بافتی را سبب می شوند. مطالعات نشان داده است که پلاکت های حاوی فاکتورهای رشد هستند که چنانچه این فاکتور رشد در مجاورت یک بافت قرار گیرد می تواند منجر به تسریع رشد گردد. تا کنون نزدیک ۲۰ نوع فاکتور رشد مشتق از پلاکت شناسایی شده است.
استفاده از PRP در درمان ناباروری
همانطور که یک جراحت موجب فعال شدن پلاکت ها و شروع فرآیندی می گردد که نتیجه آن بهبود و ترمیم بافت آسیب دیده است و با توجه به نقش پلاکت ها در تبدیل سلولهای بنیادی به سلول های ناحیه آسیب دیده، این تئوری مطرح می شود که اگر پلاکتها بصورت مصنوعی فعال و در موضعی از بدن تزریق شوند، موجب تحریک و شروع فرایند تجدید ساختار بافت در آن موضع خواهند شد. بطور مثال اگر در کنار فولیکول مو تزریق شوند باعث رویش مجدد و طبیعی مو می شوند و در پوست باعث رشد آن و رفع چین و چروک، خطوط و غیره، و در استخوان یا غضروف باعث ترمیم شکستگی یا کندگی یا سائیدگی آنها می شوند.
با توجه به اینکه PRP در اصل پلاکت های دریافت شده از خود بیمار هستند، لذا این ترکیب هیچ گونه عارضه جانبی در بر نداشته و بدن واکنش منفی نسبت به آن نشان نخواهد داد.
یکی از مشکلاتی که در شیوه درمانی ناباروری از طریق IVF در برخی افراد ایجاد می شود، شکست مکرر لانه گزینی است. در این شرایط فردی بارها IVF انجام داده و دچار شکست می شود. شکست مکرر لانه گزینی به عدم موفقیت لانه گزینی بعد از ۳ بار متوالی یا بیشتر گفته می شود.
درمان ناباروری به روش PRP
استفاده از prp در درمان ناباروری
تحقیقات نشان داده که تزریق فاکتورهای رشد پلاکتی (PRP) به داخل رحم می تواند در بهبود شرایط لانه گزینی تاثیر مثبت داشته و درصد بسیار زیادی از موارد شکست مکرر لانه گزینی را به خوبی درمان نماید.
مراحل انجام PRP:
مراحل انجام PRP بسیار ساده است. این ترکیب از خون شما گرفته می شود، لذا دریافت آن به سادگی یک خونگیری بوده و جداسازی آن توسط روش های آزمایشگاهی انجام می شود. به علت اینکه منشأ این ماده از خود بیمار است احتمال آلودگی، واکنش آلرژیک و سایر خطرات در بیمار بسیار پایین است.
PRP دریافت شده در مرحله وارد سازی جنین توسط دکتر در محل لانه گزینی تزریق خواهد شد.
